Tulisan Dr Anna Liza Roslani, Pakar Sakit Puan ini membuka mata golongan yang mementingkan diri untuk bersalin di rumah, tanpa melihat manfaat yang diperolehi apabila bersalin ditangan-tangan insan yang berpengalaman. Ikuti huraian lanjut beliau
▫▫▫▫▫▫
Menurut kumpulan homebirth / gentlebirth mereka memilih untuk bersalin di rumah kerana kalau bersalin di hospital, terdapat terlalu banyak paksaan yang pada pemikiran mereka, bukan alami dan lebih menyebabkan masalah dari kebaikan.
Memang benar terdapat `intervensi’ dan `standard operative prosedur’ di hospital-hospital. Tetapi ia bertujuan untuk memastikan kelahiran yang selamat di hospital. Kelahiran selamat bermaksud:
1. Ibu tidak meninggal dunia
2. Bayi tidak meninggal dunia
3. Ibu tidak mengalami tumpah darah, atau jika berlaku tumpah darah, boleh ditangani dengan kadar segera.
4. Bayi tidak mengalami `birth asphyxia’ ataupun kekurangan oksigen kepada otak bayi sehingga menyebabkan kerosakkan otak.
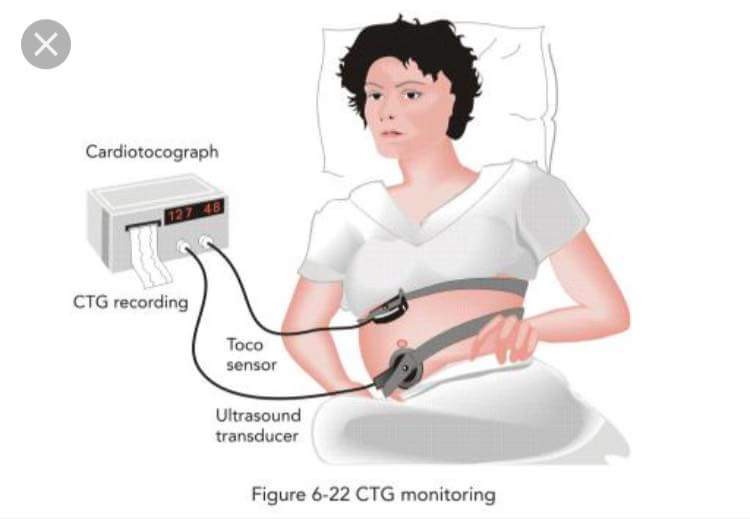
Antara prosedur-prosedur yang dilakukan ialah:
1. Wanita berada dalam posisi baring sewaktu bersalin.
Kelebihan berbaring ialah kebanyakkan wanita akan penat sewaktu proses bersalin (yang mungkin mengambil masa berjam-jam) dan oleh itu dapat berehat antara kontraksi. Posisi baring juga memudahkan proses pemantauan degupan jantung bayi melalui CTG. Jika wanita tersebut diberi ubat tahan sakit seperti Pethidine, dia berkemungkinan merasa mengantuk dan mamai, dan jika dia berdiri atau duduk, dia mungkin rebah ke lantai dan mencederakan diri sendiri.
Juga, jika wanita melahirkan anaknya dalam keadaan berdiri, mencangkung, meniarap etc etc.. ada kemungkinan yang bayi akan terhempas ke lantai sebelum bidan/doctor sempat sambut bayi.
Sebagai seorang pakar sakit puan, secara peribadi, saya tidak suka menyambut bayi dalam keadaan ibunya mencangkung atau meniarap kerana saya terpaksa melutut di atas lantai dan meletakkan kepala saya di celah kangkang wanita tersebut, kerana hendak menyokong pembukaan faraj (`guard the perineum’) supaya tidak berlaku koyakkan yang teruk. Muka saya mungkin tersembur dengan air ketuban, najis dan darah. Adakah adil untuk wanita memaksa bidan dan doktor untuk mengotorkan diri sebegini? Sama juga dengan kelahiran `waterbirth’. Adakah adil untuk memaksa bidan dan doktor untuk meredah diri mereka di dalam kolam air yang dicemari air ketuban, najis, kencing dan darah?
Tambahan pula, di kebanyakkan dewan bersalin di hospital kerajaan yang lama, tiada bilik untuk wanita bersalin. Yang ada cuma cubicle bersalin kerana kekurangan ruang. Cubicle ini adalah kecil. Hanya muat untuk katil bersalin, dan sedikit ruang di tepi katil. Ruang ini tidak cukup luas untuk wanita berjalan-jalan, apatah lagi kalau bersalin mencangkung, celah mana yang doktor nak masuk?
2. Alat CTG diikat pada perut wanita untuk memantau degupan jantung bayi.
Ada wanita yang ibaratkan seperti dirantai ke mesin CTG. Mana ada rantai? Cuma elastic-band, sama seperti elastic untuk getah seluar. Tak ketat mana pun. Cuma sekadar alat CTG itu tidak bergerak atau jatuh.
Pemantauan jantung bayi adalah penting untuk mengesan petanda-petanda awal bayi yang `lemas’ ataupun istilahnya `fetal distress’. Memang benar, tidak semua wanita perlu pemantauan melalui CTG. Hanya mereka yang `high-risk’ memerlukan pemantauan CTG. (*Saya akan ulas dengan lebih lanjut tentang high-risk dan low-risk kemudian.)
Degupan jantung bayi boleh dilakukan menerusi `intermittent auscultation’ ataupun mendengar degupan jantung anak dengan menggunakan pinard stethoscope, setiap 15 minit. Dopppler boleh juga memantau kadar degupan jantung. Tetapi kelemahan cara memantau degupan jantung dengan kaedah `intermittent auscultation’ atau Doppler ialah ia hanya akan memberi maklumat tentang degupan jantung pada beberapa saat yang ia dilakukan. Jika masalah timbul beberapa minit setelah auscultation dilakukan, masalah itu tidak akan dikesan atau dikesan lewat.
3. Air ketuban akan `dipecahkan’ oleh doktor jika selaput ketuban belum pecah sendiri.
Secara umumnya, jika wanita dan kandungannya tidak mempunyai apa-apa masalah, memang tidak ada keperluan untuk memecahkan air ketubannya. Keperluan untuk melakukan Amniotomy atau ARM (pecah air ketuban) adalah untuk wanita yang berisiko (*Saya akan ulas dengan lebih lanjut tentang high-risk dan low-risk kemudian.) atau untuk wanita yang mengalami `poor progress’ (kelewatan untuk jalan membuka).
Kelebihan memecahkan air ketuban ialah – dapat melihat sama ada bayi telah membuang najis dalam perut (meconium stained liquor), yang mungkin suatu petanda bahawa bayi dalam keadaan lemas (fetal distress). Walaupun membuang najis tidak semestinya petanda fetal distress, akan tetapi, perlu ditekankan bahawa jika bayi bergelimpangan dalam air ketuban bernajis untuk waktu yang lama, kemungkinan unutk bayi tersebut `tersedut najis’ (meconium aspiration syndrome) akan meningkat.
Meconium aspiration syndrome ini boleh menyebabkan masalah pernafasan yang serius kepada bayi yang baru lahir. Dalam kes yang teruk, ia boleh membawa maut.
Memecahkan air ketuban juga boleh mempercepatkan proses bersalin sebanyak 20 minit (Cochrane review). Mungkin 20 minit tidak begitu signifikan, tetapi di dewan bersalin yang sibuk dengan ramai wanita menunggu untuk bersalin, 20 minit adalah perbezaan yang ketara. Juga, 20 minit boleh membezakan antara bayi yang sihat dan bayi yang mengalami kekurangan oksigen ke otak (birth asphyxia). Memang benar memecahkan air ketuban secara rutin boleh meningkatkan risiko fetal distress dan kelahiran caesarean section sedikit, dan oleh itu, memecahkan air ketuban tidak rutin untuk wanita berisiko rendah.
4. IV drip atau `masuk air’.
Tidak semua wanita memerlukan branula atau `masuk air’. Cuma wanita yang berisiko tinggi. Tujuan branula di masukkan di tangan adalah untuk mempercepatkan proses pemberian ubat-ubatan/air/darah sekiranya komplikasi seperti tumpah darah berlaku. Ini adalah langkah berjaga-jaga yang boleh membezakan hidup atau mati sekiranya komplikasi tumpah darah berlaku.
5. Episiotomy atau membuat potongan di pembukaan faraj sewaktu bayi dilahirkan.
Episiotomy tidak dilakukan secara rutin untuk setiap wanita yang bersalin. Episiotomy bertujuan untuk mengelakkan dari berlakunya koyakkan teruk (3rd or 4th degree perineal tear) pada pembukaan faraj. Oleh itu, wanita yang mempunyai pembukaan faraj yang `ketat’ (contohnya wanita yang bersalin kali pertama), atau saiz bayi yang besar, atau memerlukan bantuan forcep atau vacuum, biasanya doctor akan lakukan episiotomy. Bukan kerana kami `thrill’ atau syok untuk menggunting faraj!
6. Cucuk ubat untuk mengecutkan rahim setelah bayi dilahirkan.
Ubat syntometrine akan dicucuk oleh staff nurse atau doktor di bahagian peha atau punggung wanita, sejurus selepas bayi dilahirkan. Tujuan ubat ini diberikan ialah untuk mempercepatkan uri tanggal, mengecutkan rahim, dan untuk mengurangkan kehilangan darah (prevention of post partum haemorrhage). Risk ratio of post partum haemorrhage 0.38 (Cochrane review). Perlu difahamkan bahawa post partum haemorrhage adalah masalah yang boleh meragut nyawa, dan perlu dicegah sebelum ia berlaku. `Prevention is better than cure’.
7. Memotong tali pusat dan melahirkan uri secara aktif (controlled cord traction).
Staff nurse dan doktor yang menyambut kelahiran akan memotong tali pusat 1-2 minit setelah bayi dilahirkan. Kami tidak akan menunggu sehingga uri tersebut lekang sendiri, dan bayi tidak akan diberi kepada ibunya masih bersambung dengan tali pusat dan uri (lotus birth). Tujuan tali pusat dipotong agak awal ialah supaya bayi boleh diperksa dan dirawat (jika perlu) awal. Tujuan uri dilahirkan secara aktif ialah untuk mengurangkan risiko tumpah darah.
Setiap langkah di atas mempunyai tujuan untuk keselamatan, dan berdasarkan kajian saintifik. Langkah-langkah ini tidak dilakukan sewenang-wenangnya.
_____________________
`Kehamilan berisiko rendah?’
Beberapa bulan lepas, saya telah menjaga seorang wanita yang hamil anak kedua. Sewaktu pemeriksaan rutin dari awal kandungannya, wanita tersebut dan kandungannya didapati sihat dan tiada komplikasi. Dia telah diklasifikasikan sebagai kehamilan `risiko rendah’.
Semasa kontraksinya kuat dan pintu rahimnya membuka 5cm, saya cadangkan untuk memecahkan air ketubannya. Tetapi wanita tersebut enggan. Saya pun menurut kemahuannya kerana memang benar, tiada sebab yang kukuh untuk saya berbuat demikian kecuali untuk mengetahui sama ada bayinya sudah membuang najis di dalam perut.
Empat jam berlalu dan pembukaan wanita tersebut hanya meningkat ke 6cm. Saya menasihatinya untuk mengizinkan saya untuk memecahkan air ketuban kerana dia mengalami `poor progress’. Wanita tersebut masih enggan kerana dia inginkan `gentle birth’.
Setelah 30 minit saya memujuk, barulah dia mengizinkan saya memecahkan air ketuban. Mujur, kerana didapati bayinya sememangnya telah pun membuang najis (thick meconium stained liquor) dan mula menunjukkan tanda-tanda lemas melalui CTG. Kelahiran pembedahan (caesarean) dilakukan. Akan tetapi, bayi tersebut telah tersedut najisnya (meconium aspiration) dan terpaksa diberi rawatan bantuan oksigen di NICU selama 7 hari. Alhamdulillah bayi tersebut selamat.
Wanita tersebut mengatakan bahawa dia tidak sangka komplikasi meconium aspiration akan berlaku terhadap anaknya kerana kandungannya adalah `risiko rendah’, dan jika dia mengetahui komplikasi ini mungkin berlaku, dia tidak akan menegah saya dari memecahkan air ketubannya.
Walaupun seseorang wanita diklasifikasikan sebagai `risiko rendah’, keadaan boleh berubah dalam sekelip mata. Bayi boleh tiba-tiba lemas, wanita boleh tiba-tiba mengalami pendarahan, wanita boleh mengalami amniotic fluid embolism dan sebagainya. Oleh itu, sebenarnya, tiada wanita yang benar-benar berisiko rendah, kecuali jika dia telahpun bersalin dan tamat tempoh pantangnya tanpa komplikasi.
_____________________
`Bukan anda seorang sahaja yang nak bersalin!!’
Apabila sesuatu kemudahan kesihatan merancang `standard operative procedure’, faktor-faktor yang diambil kira adalah: Berapa orang wanita akan bersalin setiap hari, bilangan staf yang ada untuk menyambut kelahiran, peralatan yang ada untuk memantau/mengendalikan kelahiran, kemudahan untuk melakukan pembedahan kecemasan etc.
Jika terdapat 20 wanita yang bersalin setiap hari, tetapi hanya seorang doktor pakar, 2 orang medical officer, 6 orang doktor pelatih, 3 orang staff nurse dan 3 orang jururawat masyarakat, pada satu-satu masa, adalah mustahil untuk setiap wanita mendapat rawatan dan pemantauan sepenuhnya oleh doktor pakar.
Oleh itu, doktor pakar akan mengambil langkah-langkah atau intervensi awal supaya komplikasi awal dapat dikesan. Jika doktor pakar hanya perlu menjaga seorang wanita, bolehlah dia melayan segala kerenah wanita itu. Tetapi apabila ada 40 nyawa (20 wanita + 20 bayi) yang dia perlu jaga, tidak mungkin untuk dia melayan setiap wanita. Jadi, tolonglah jangan banyak sangat kerenah. Walaupun di hospital swasta, dan walaupun hanya ada seorang wanita yang akan bersalin, saya tetap tidak boleh tumpukan 100% pada wanita tersebut, kerana saya masih ada pesakit lain di klinik saya dan di wad saya.
*************************
It is not just about YOU. It is about medical staff having to look after many, many, many women. Melainkan kita nak ikut polisi Negara China dan Singapore dan menghadkan bilangan anak dalam sesuatu keluarga.
Dr Anna Liza Roslani
Pakar Obstetrik & Ginekologi
#MedicalMythbustersMalaysia

